Lupus Eritematoso Discoide
El lupus eritematoso discoide, también conocido como lupus cutáneo, es una enfermedad de la piel crónica y deformante, de carácter autoinmune, es decir, el sistema inmunológico la causa, atacando a los propios tejidos del organismo. Existen dos formas principales de lupus: Lupus Eritematoso Discoide (LED) y el Lupus Eritematoso Sistémico. El lupus eritematoso discoide se limita a la piel, a diferencia del lupus eritematoso Sistémico, en donde existe una afectación visceral (a los órganos del
cuerpo). Se estima que hasta un 5% de las personas que padecen LED pueden progresar a LES.
El nombre lupus, que significa “lobo“ se debe a su origen en el siglo XII, donde se le atribuía inicialmente por la apariencia física de las lesiones en cara, sin embargo, aunque la manifestación de las lesiones en piel es variada, se mantuvo el término de lupus para denominar a esta enfermedad.
La causa exacta del lupus se desconoce, pero se sabe que hay factores predisponentes de tipo genético, además de factores desencadenantes como las radiaciones solares, medicamentos, virus y estrés. La luz UV tiene un importante papel ya que causa una activación del sistema inmunológico en personas predispuestas.
El lupus es más frecuente en mujeres que en hombres. Puede aparecer en cualquier edad, pero se presenta más entre los 20 y 40 años.
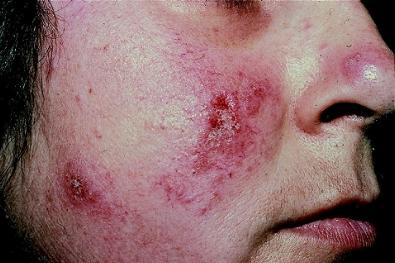
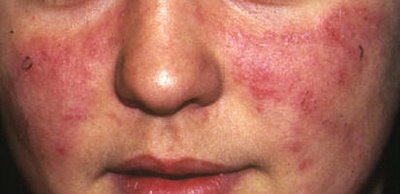
Las lesiones del lupus eritematoso discoide son lesiones deprimidas, blanquecinas, sin vellos, y con presencia telangiectasias (venas araña). Pueden tener leve descamación y cambios pigmentarios. Generalmente son claras en el centro y oscuras alrededor. Estas lesiones progresan a atrofia (adelgazamiento de la piel) y cicatrización.
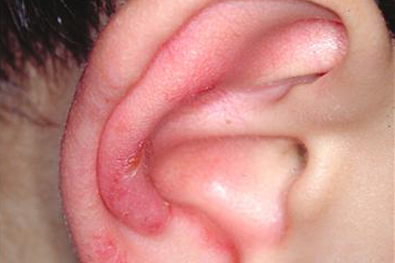
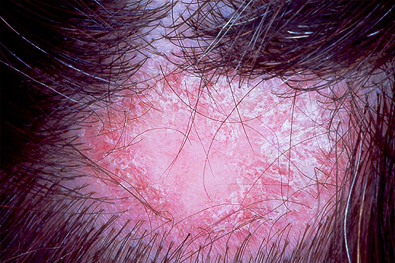
Se presentan sobretodo en partes del cuerpo expuestas al sol, como mejillas, dorso de nariz, (disposición en forma de mariposa), labios, retroauriculares, piel cabelluda, escote, brazos y antebrazos. Cuando se afecta la piel cabelluda, puede ocasionar alopecia (calvicie). También hay casos en donde se afectan las mucosas.
Estas lesiones por lo general son asintomáticas (no dan síntomas), pero algunas personas pueden presentar dolor y comezón. Menos del 5% llegan a presentar alteraciones sistémicas como artritis.
Cuando las lesiones afectan más allá de la cabeza y cuello, como los brazos y parte superior del tronco, se asocia más a que desarrollen lupus eritematoso sistémico.
El diagnóstico es clínico, pero se puede recurrir a la biopsia (muestra de tejido) para continuar la sospecha. La toma de muestra de sangre se utiliza para buscar anticuerpos positivos y descartar un LES. En el lupus puramente cutáneo es rara la presencia de anticuerpos positivos. La positividad de los anticuerpos es una indicación de LES.
Las lesiones del lupus eritematoso discoide no ponen en peligro la salud o la vida, pero las lesiones pueden causar deformación de la zona afectada.
El tratamiento consiste en mejorar la apariencia y controlar las lesiones, asi como evitar la deformidad, la aparición de nuevas lesiones y progresión a LES. Lo primordial es el uso de protectores solares, además de protección física como sobrero y ropa. También se recomienda el dejar de fumar ya que disminuye el efecto de los medicamentos.
Los medicamentos que más se utilizan son los esteroides tópicos e intralesionales, inhibidores de calcineurina, retinoides tópicos, agentes antimaláricos e inmunosupresores. El tratamiento puede durar de semanas a meses, dependiendo de la evolución de las lesiones.
El lupus se exacerba con la radiación UV, por lo que es recomendable evitar las horas de sol (principalmente entre 11 am y 4 pm, asi como las camas de bronceado. Por esto mismo, los tratamientos a base de luz o láser no se recomiendan por el riesgo de reactivar la enfermedad.
Una vez hecho el diagnóstico es importante realizar evaluaciones periódicas para vigilar que no progresa LES, realizando así mismo interconsultas con reumatólogos, nefrólogos, intemistas y oñalmólogos, para la vigilancia sobre la afectación a otros órganos.